| Mecanismo de daño tipo III o por Complejos Inmunes | Lámina 41 |
||||
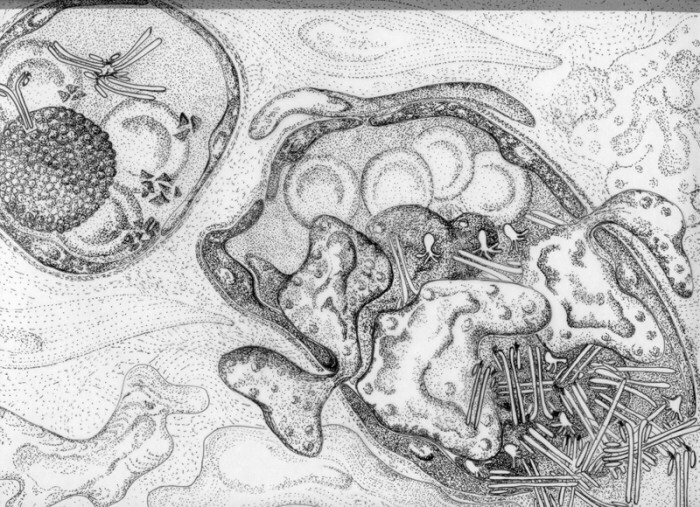
Este mecanismo de daño es responsable de algunas condiciones de HS frente a suero heterólogo y de ciertas enfermedades autoinmunitarias en las cuales se producen respuestas de anticuerpos frente a autoantígenos tales como DNA, IgG y otras proteínas. La respuesta consiste en la formación de complejos antígeno-anticuerpo llamados complejos inmunes que circulan en el interior de vasos sanguíneos. Normalmente los complejos inmunes son eliminados por macrófagos esplénicos y hepáticos con la participación del complemento. Si ello no ocurre adecuadamente, los complejos circulantes pueden depositarse en el endotelio de los vasos pequeños, especialmente de aquellos que cumplen funciones de ultrafiltración (glomérulos renales, membrana sinovial articular).
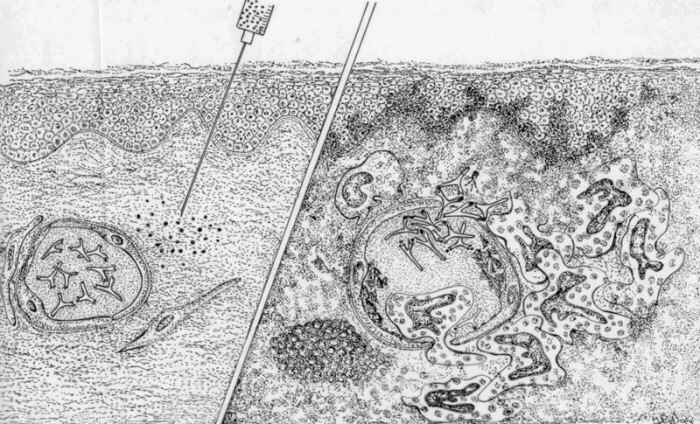
El depósito de los complejos en las membranas de células endoteliales, se traduce en la activación del complemento por vía clásica. Se forman los fragmentos C3a y C5a con actividad flogística al inducir la degranulación de células cebadas y basófilos. La generación de C5b se manifiesta como quimiotaxis. Llegan al lugar gran cantidad de PMNn los que liberan enzimas lisosómicas proteolíticas y radicales libres. Todos estos fenómenos se traducen finalmente en una inflamación exudativa, que con la técnica de inmunofluorescencia muestra un patrón discontínuo de fluorescencia. Los mecanismos involucrados en el depósito de los complejos circulantes son diversos y muchos de ellos están en el terreno de las hipótesis. El problema por resolver es la razón del depósito de complejos inmunes sólo en algunos casos, ya que en condiciones normales ellos se están formando contínuamente en el transcurso de cualesquier respuesta inmune. Entre otros causas, se ha descrito que en el depósito de complejos inmunes influyen el tamaño y cualidades fisicoquímicas de los complejos, una falla en el sistema del complemento al cumplir su función de contribuir a su eliminación y las características hemodinámicas de la circulación que hacen posible su acercamiento a los endotelios (circulación lenta y ultrafiltración). Otro mecanismo descrito se refiere a la interacción de los complejos solubles con basófilos y plaquetas en la circulación. Estas células, al liberar mediadores, producen un aumento de permeabilidad que permite la salida de plasma, y con ello, el contacto de los complejos solubles con el endotelio. Finalmente se ha descrito la participación de la IgE, la cual unida a basófilos o celulas cebadas, provoca la liberación de mediadores con el consecuente aumento de la permeabilidad vascular. Las formas clínicas del mecanismo de daño tipo III son las siguentes: Vasculitis en hipersensibilidad. Bajo este nombre se agrupan una serie de sindromes provocados por estímulos antigénicos específicos como por ejemplo, suero o proteínas heterólogas, fármacos y agentes infecciosos. Los más frecuentes son la enfermedad del suero y las vasculitis por penicilina. El primero puede presentarse en pacientes tratados con gama-globulina antilinfocitaria o en politrasfundidos. Es de evolución aguda y se caracteriza por vasculitis que afectan principalmente riñon, piel y articulaciones. Las manifestaciones características son fiebre, velocidad de sedimentación elevada y síntomas cutáneos tales como púrpura palpable, erupción maculopapular, ulceras y urticaria. Dos o tres semanas después de iniciado el tratamiento con el suero, puede aparecer linfadenopatía y artralgia. Es de corta duración y sana espontáneamente a menos que el antígeno sea inyectado nuevamente. Si el antígeno es administrado en dosis repetidas, se produce la forma crónica de la enfermedad del suero, caracterizada por la formación de complejos muy pequeños que se depositan preferentemente en arterias, riñones y pulmones.
Diversos fármacos pueden provocar un cuadro similar al descrito. Entre ellos se cuentan la penicilina, sulfonamidas, tiouracilo, contrastes colesistográficos, hidantoínas, ácido aminosalicílico y estreptomicina. Además, fármacos tales como clorhidrato de hidralacina, procaínamida, fenitoína, isoniazida, propiltiouracilo y clorpromacina pueden inducir un cuadro similar al lupus eritematoso sistémico, que se diferencia del idiopático por presentar con mayor frecuencia sintomas pleurales y pericárdicos que renales. El LES inducido por fármacos mejora con la retirada del fármaco causal y aparentemente no predispone al LES idiopático o autoinmune. Finalmente existe una forma local de mecanismo de daño tipo III, el fenómeno de Arthus, que surge cuando se inocula el antígeno por vía subcutánea en un individuo previamente sensibilizado a él. Los complejos se forman in situ y se depositan en las paredes de pequeñas arterias produciendo vasculitis cutánea y necrosis. Vasculitis en enfermedades autoinmunitarias. El mecanismo de daño tipo III es especialmente importante como elemento patogénico en enfermedades autoinmunes. Como ejemplos podemos citar la participación de complejos inmunes en el lupus eritematoso sistémico y en la artritis reumatoide. En el lupus, los autoanticuerpos anti DNA de doble helice (DS) producen daño renal y del sistema nervioso central. En la artritis, se encuentran autoanticuerpos anti fragmento Fc de IgG (factor reumatoide) que producen alteraciones articulares. |
|||||